- Autor Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 21:28.
- Ostatnio zmodyfikowany 2025-06-01 06:21.
SLE oznacza toczeń rumieniowaty układowy. To jest choroba autoimmunologiczna. Mechanizm rozwoju patologii jest naruszeniem funkcjonowania limfocytów B i T. Są to komórki układu odpornościowego, które działają nieprawidłowo i prowadzą do nadmiernej produkcji przeciwciał. Innymi słowy, mechanizmy obronne organizmu zaczynają błędnie atakować własne tkanki, myląc je z obcymi. Kompleksy immunologiczne utworzone przez przeciwciała i antygeny osadzają się w nerkach, skórze i błonach surowiczych. W rezultacie organizm zaczyna rozwijać szereg procesów zapalnych. Poniżej opisano objawy choroby SLE, rozpoznanie i leczenie choroby, a także możliwe powikłania.

Powody
Obecnie nie ustalono dokładnej etiologii patologii. W procesie diagnozowania SLE w biomateriale większości pacjentów wykryto przeciwciała przeciwko wirusowi Epsteina-Barra. Wykonane przez lekarzywniosek, że toczeń rumieniowaty układowy ma charakter wirusowy.
Ponadto lekarze ustalili więcej wzorców:
- Choroba jest najbardziej podatna na osoby, które z różnych powodów zmuszone są przebywać przez długi czas w regionach o niesprzyjających warunkach temperaturowych.
- Zagrożeni są ludzie, których bliscy krewni cierpią na chorobę. Zatem predyspozycje genetyczne są również czynnikiem prowokującym.
- Według wyników licznych badań TRU jest rodzajem reakcji organizmu na aktywną życiową aktywność bodźców. Te ostatnie mogą być dowolnymi patogennymi mikroorganizmami. Jednak nieprawidłowe działanie układu odpornościowego nie występuje po jednorazowym podrażnieniu, ale na tle regularnych negatywnych skutków.
- Istnieje wersja, w której rozwój tocznia rumieniowatego układowego następuje, gdy organizm jest zatruty pewnymi związkami chemicznymi.
Niektórzy lekarze uważają, że SLE ma działanie hormonalne. Jednak teoria ta nie została poparta odpowiednimi badaniami. Niemniej jednak wszelkie zaburzenia hormonalne pogarszają przebieg choroby. Palenie i picie alkoholu to również czynniki ryzyka.
Bez względu na przyczyny SLE (toczeń rumieniowaty układowy) diagnostyka i leczenie choroby są przeprowadzane zgodnie ze standardowym algorytmem.
Objawy kliniczne
Patologia charakteryzuje się szeroką gamą objawów. SLE jest przewlekły, co oznacza, że epizody zaostrzeń są regularnie zastępowaneokresy remisji. Choroba atakuje większość narządów i układów, wywołując charakterystyczne objawy kliniczne.
Główne objawy choroby:
- Nieustanne uczucie zmęczenia.
- Utrata wagi.
- Szybki początek zmęczenia.
- Podwyższona temperatura ciała.
- Zmniejszona wydajność.
- Zapalenie stawów. Najczęściej dotyczy to kolan, nadgarstków i kostek palców.
- Osteoporoza.
- Ból i osłabienie tkanki mięśniowej.
- Rudy na odsłoniętej skórze. Zwykle dotyczy to twarzy, ramion i szyi.
- Łysienie w ograniczonym obszarze (w większości przypadków wypadanie włosów występuje w obszarach skroniowych).
- Uczulenie na światło.
- Zmiany na błonie śluzowej.
- zapalenie opłucnej.
- Toczniowe zapalenie płuc, które charakteryzuje się dusznością i kaszlem, który powoduje krwawą plwocinę.
- Nadciśnienie płucne.
- Zapalenie osierdzia.
- Zator płucny.
- Zapalenie mięśnia sercowego.
- Uszkodzenie nerek.
- Ból głowy.
- Halucynacje.
- Niestabilność psycho-emocjonalna.
- Neuropatia.
- Bólowe odczucia w strefie nadbrzusza.
- Mdłości.
- Niedokrwistość.
To nie jest cała lista objawów klinicznych. Choroba może zaatakować dowolne narządy wewnętrzne, powodując objawy charakterystyczne dla ich porażki. Ponieważ choroba nie ma specyficznych objawów, diagnostyka różnicowa SLE jest obowiązkowa. Tylko włączonyna podstawie wyników kompleksowego badania lekarz może potwierdzić rozwój choroby i opracować schemat leczenia.
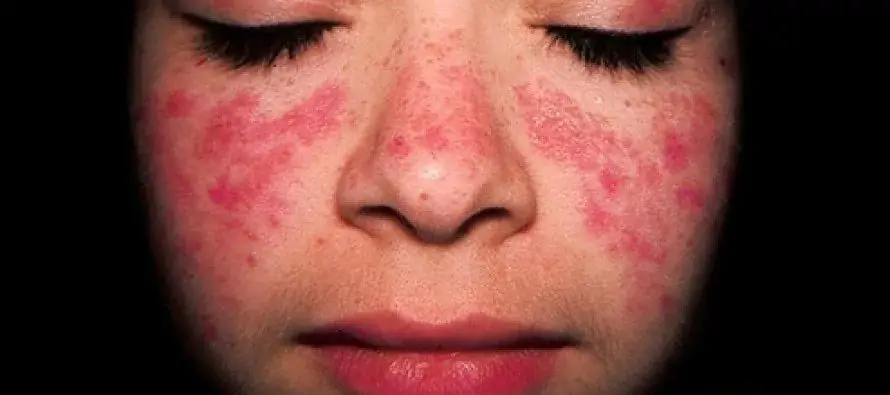
Kryteria diagnostyczne
Lekarze opracowali listę głównych klinicznie istotnych objawów patologii. Choroba jest potwierdzona, jeśli pacjent ma co najmniej 4 z 11 stanów.
Kryteria diagnostyczne SLE:
- Zapalenie stawów. Ma charakter peryferyjny bez powstawania erozji. Objawia się bólem i obrzękiem. W okolicy stawu widoczna jest niewielka ilość płynu.
- Discoid wysypka. Ma kształt owalny lub pierścieniowy. Kolor wysypki jest czerwony. Kontury blaszek są nierówne. Łuski znajdują się na powierzchni plam, które są trudne do oddzielenia.
- Klęska błon śluzowych. Objawia się bezbolesnymi objawami w jamie ustnej lub nosogardzieli.
- Wysoka czułość na promieniowanie UV.
- Obecność specyficznej wysypki na policzkach i skrzydłach nosa. Zewnętrznie przypomina zarysy motyla.
- Uszkodzenie nerek. Charakteryzuje się wydalaniem białka z organizmu wraz z moczem.
- Klęska błon surowiczych. Objawia się bólem w klatce piersiowej, nasilenie dyskomfortu wzrasta przy wdechu.
- Zaburzenie OUN charakteryzujące się skurczami mięśni i psychozą.
- Zmiany we krwi. Wykryty podczas diagnozy SLE na podstawie analizy.
- Zmiany w funkcjonowaniu układu odpornościowego.
- Wzrost poziomu swoistych przeciwciał w materiale biologicznym.
Określanie wskaźnika aktywności choroby
System SLEDAI jest używany w diagnostyce SLE. Polega na ocenie przebiegu patologii według 24 parametrów. Każdy z nich wyrażony jest w punktach (punktach).
Kryteria oceny SLEDAI:
- Obecność napadów konwulsyjnych, którym nie towarzyszą zaburzenia świadomości - 8 punktów.
- Psychoza - 8.
- Zmiany w mózgu natury organicznej (dezorientacja w przestrzeni, zaburzenia pamięci, bezsenność, niespójna mowa) - 8.
- Zapalenie nerwu wzrokowego - 8.
- Pierwotne uszkodzenie komórek nerwów czaszkowych - 8.
- Ból głowy, który utrzymuje się nawet po zażyciu narkotycznych środków przeciwbólowych - 8.
- Upośledzone krążenie krwi w mózgu - 8.
- Zapalenie naczyń - 8.
- Zapalenie stawów - 4.
- Zapalenie mięśni - 4.
- Cylindry w moczu - 4.
- Ponad 5 czerwonych krwinek w moczu - 4.
- Białko w moczu - 4.
- Ponad 5 białych krwinek w moczu - 4.
- Zapalenie skóry - 2.
- Łysienie - 2.
- Wrzodziejące zmiany błon śluzowych - 2.
- zapalenie opłucnej - 2.
- Zapalenie osierdzia - 2.
- Redukcja komplementów C3 lub C4 - 2.
- Dodatnie antyDNA - 2.
- Podwyższona temperatura ciała - 1.
- Spadek liczby płytek krwi - 1.
- Spadek liczby białych krwinek - 1.
Maksymalny wynik to 105 punktów. Wskazuje na niezwykle wysoki stopień aktywności choroby, gdy dotknięte są wszystkie główne układy. Lekarze dochodzą do tego samego wniosku.z wynikiem 20 lub więcej punktów. Mając w sumie mniej niż 20 punktów, zwyczajowo mówi się o łagodnym lub umiarkowanym stopniu aktywności.
Diagnostyka laboratoryjna SLE
W celu potwierdzenia lub wykluczenia rozwoju choroby lekarze przepisują wiele testów. Rozpoznanie SLE na podstawie badań krwi jest możliwe, ale w każdym przypadku konieczne jest przeprowadzenie szeregu badań instrumentalnych.
Metody laboratoryjne:
- ANA test. Oznacza to wykrycie czynnika przeciwjądrowego. Jeśli jego miano przekracza 1:160, zwyczajowo mówi się o rozwoju patologii autoimmunologicznej w organizmie.
- AntyDNA. Przeciwciała znajdują się u połowy pacjentów.
- Anty-Sm. Test wykrywający przeciwciała przeciwko określonemu antygenowi Smitha.
- Anti-SSA (SSB). To są przeciwciała przeciwko białkom. Nie są specyficzne dla SLE, można je również znaleźć w innych patologiach ogólnoustrojowych.
- Test antykardiolipinowy.
- Test krwi na obecność antyhistonów.
- Obecność markerów procesu zapalnego (zwiększona ESR i białko C-reaktywne).
- Zmniejszony poziom komplementów. Jest to grupa białek, które są bezpośrednio zaangażowane w tworzenie odpowiedzi immunologicznej.
- Pełna morfologia krwi nie jest znacząca w diagnostyce laboratoryjnej SLE. Może wystąpić nieznaczny spadek poziomu limfocytów, krwinek czerwonych, płytek krwi i krwinek białych.
- Badanie moczu. W TRU obserwuje się białkomocz, ropomocz, cylindrurię i krwiomocz.
- Biochemiczne badanie krwi. Alarmujące wyniki to: podwyższony poziom kreatyniny, ASAT, ALAT ikinaza kreatynowa.
Nawet jeśli testy zawodzą w diagnozie SLE, w każdym przypadku zalecane są metody instrumentalne. Na podstawie wyników kompleksowego badania choroba zostaje potwierdzona lub wykluczona.
Metody instrumentalne
Aby zdiagnozować SLE, lekarz przepisuje:
- Prześwietlenie stawów. Pozwala wykryć drobne zmiany w strukturach kostnych.
- Prześwietlenie i tomografia komputerowa klatki piersiowej.
- Angiografia i magnetyczny rezonans jądrowy. Badanie pozwala zidentyfikować uszkodzenia układu nerwowego.
- Echokardiografia. Wykonywany w celu oceny funkcjonowania mięśnia sercowego.
W razie potrzeby można zlecić specjalne badania. Podczas diagnozowania SLE lekarze często stosują nakłucie lędźwiowe, biopsję skóry i nerek.
Diagnoza różnicowa
Na podstawie szczegółowego badania i dokładnego zebrania historii. Ważne również w diff. Rozpoznanie SLE polega na ustaleniu patogenezy objawów klinicznych pacjenta. Wynika to z faktu, że w wielu przypadkach objawy są związane z przebiegiem innej choroby, co znacząco wpływa na wybór schematu leczenia.
Toczeń rumieniowaty układowy należy odróżnić od:
- Niedokrwistość.
- Niedoczynność tarczycy.
- Zakażenie wirusowe.
- Zatrucie organizmu podczas przyjmowania leków.
- Rosa trądzik.
- Zapalenie skóry.
- Wyprysk światłoczuły.
- Przetrwałe jednostawowe zapalenie stawów.
- Nekroza aseptyczna.
- Niewydolność serca.
- Cukrzyca.
- Nadciśnienie.
- Choroby zakaźne układu moczowo-płciowego.
- Zakrzepica naczyń nerkowych.
- Guz mózgu.
- Zakaźne patologie ośrodkowego układu nerwowego.
- Zapalenie opon mózgowych.
- Stwardnienie rozsiane.
- gruźlica prosowa.
Dlatego, aby postawić trafną diagnozę, konieczna jest najbardziej prawidłowa ocena objawów, odzwierciedlająca stopień aktywności choroby podstawowej.

Leczenie
Mimo znacznego postępu w znalezieniu skutecznej metody terapii, nie da się pozbyć choroby. Celem wszystkich działań jest zatrzymanie ostrego stadium, pozbycie się nieprzyjemnych objawów i zapobieganie rozwojowi powikłań.
SLE jest diagnozowany i leczony przez reumatologa. W razie potrzeby sporządza skierowanie na konsultację z innymi specjalistami o wąskim profilu.
Standardowy schemat leczenia tocznia rumieniowatego układowego obejmuje następujące elementy:
- Przyjmowanie i dożylne podawanie glikokortykosteroidów (na przykład prednizolonu).
- Połączona terapia pulsacyjna. Oznacza to jednoczesne podawanie cytostatyku i glikokortykosteroidu. Do pierwszych należą następujące leki: metotreksat, cyklofosfamid.
- Przyjmowanie leków przeciwzapalnych (Aertal, Nimesil).
- Podawanie leków związanych z serią aminochinoliny („Plaquenil”).
- Spożycie czynników biologicznych, które wpływająmechanizmy rozwoju patologii autoimmunologicznych. Leki te są skuteczne, ale bardzo drogie. Przykłady funduszy: „Gumira”, „Rituximab”, „Embrel”.
- Przyjmowanie antykoagulantów, diuretyków, leków przeciwpłytkowych, suplementów potasu i wapnia.
W ciężkim TRU lekarz decyduje, czy leczenie pozaustrojowe (plazmafereza i hemosorpcja) jest odpowiednie.
Bez wyjątku wszyscy pacjenci powinni unikać stresujących sytuacji i przebywać na słońcu przez długi czas.
Prognoza
To bezpośrednio zależy od terminowości wizyty u lekarza i ciężkości choroby. Toczeń rumieniowaty układowy w swojej ostrej postaci rozwija się błyskawicznie, większość narządów wewnętrznych jest zaatakowana niemal natychmiast. Na szczęście taka sytuacja jest niezwykle rzadka, zawsze prowadzi do komplikacji i często prowadzi do śmierci.
Wariant przewlekły jest uważany za najkorzystniejszy. Wynika to z faktu, że choroba postępuje powoli, stopniowo wpływają na narządy wewnętrzne. Jednak przewlekły TRU może prowadzić do nieodwracalnych konsekwencji. W większości przypadków wynika to z ignorowania problemu i nieprzestrzegania zaleceń lekarza prowadzącego.
Powikłania zagrażające życiu obejmują: niewydolność nerek, zawał mięśnia sercowego, miażdżycę, zapalenie osierdzia, niewydolność serca i układu oddechowego, chorobę zakrzepowo-zatorową i obrzęk płuc, zgorzel jelit, udar, krwawienie wewnętrzne.

Bwniosek
Toczeń rumieniowaty układowy jest chorobą autoimmunologiczną. Patogeneza choroby nie została jeszcze ustalona, jednak wiadomo, że mechanizm rozwoju patologii tkwi w błędnym ataku na system obronny własnych komórek organizmu.
SLE nie ma konkretnych objawów, jest tak wiele klinicznych objawów choroby, że konieczne jest dokładne, kompleksowe badanie. Diagnoza patologii obejmuje wdrożenie technik laboratoryjnych i instrumentalnych, a także różnicowanie choroby od innych możliwych patologii.






